2026 Autore: Priscilla Miln | miln@babymagazinclub.com. Ultima modifica: 2025-01-22 18:02:20
Le moderne tecnologie e lo sviluppo della scienza consentono, se non di curare l'infertilità, di avere un figlio con una tale diagnosi. Ci sono molte ragioni per non essere in grado di concepire in modo naturale. Viene sempre più utilizzata la fecondazione in vitro, che è piuttosto costosa. Non tutte le coppie possono permettersi una procedura del genere e non viene eseguita in tutte le città. A tal fine, il Ministero della Salute ha creato un programma per la fecondazione in vitro gratuita sotto CHI. In questo articolo considereremo le indicazioni per la fecondazione in vitro. Parlerà anche del processo di attuazione e delle caratteristiche della preparazione.
Le indicazioni più comuni per la fecondazione in vitro nelle donne

La causa dell'infertilità di una coppia può risiedere sia nel corpo maschile che in quello femminile. Ecco perchèsarebbe logico spezzare tutte le cause in de gruppi. Prima di tutto, considereremo le indicazioni per la fecondazione in vitro nelle donne. Questi includono quanto segue:
- Infertilità endocrina. Questa è una violazione nel processo di ovulazione, che è la ragione più rilevante per l'impossibilità di rimanere incinta. L'infertilità endocrina è accompagnata dall'anovulazione, cioè una violazione del ciclo mestruale, che porta all'impossibilità di maturazione dell'uovo e al suo rilascio dal follicolo. Allo stesso tempo, la durata del ciclo non differisce da quella sana. A causa delle deviazioni, la produzione dell'ormone progesterone viene interrotta, il che porta all'impossibilità di rimanere incinta o ad aborti spontanei. La cura per l'infertilità endocrina consiste nell'assumere farmaci ormonali che stimolano l'ovulazione. Se entro 6 mesi il risultato non viene raggiunto, l'anovulazione diventa un'indicazione per la fecondazione in vitro. Dopo la procedura, la maggior parte delle donne con questa diagnosi è stata in grado di rimanere incinta e dare alla luce un bambino. Si tratta di farmaci che stimolano la superovulazione.
- L'infertilità tuba-peritoneale è la seconda indicazione più comune per la fecondazione in vitro. Come risultato dello sviluppo di una tale malattia, compaiono aderenze negli organi pelvici, il che porta all'incapacità delle tube di Falloppio di funzionare correttamente. Un uovo fecondato non può attraversarli. La stessa categoria di indicazioni include deboli contrazioni dei tubi, a causa delle quali la cellula non raggiunge l'utero. Questa patologia può verificarsi a causa di malattie infettive nell'addome, gravidanza extrauterina, infiammazione delle tube di Falloppio e delle ovaie, complicanze postoperatorie o interventi chirurgici. DALa fecondazione in vitro risolve questo problema.
- L'endometriosi grave è un'indicazione altrettanto comune per la fecondazione in vitro, durante la quale lo strato interno dell'utero cresce molto attivamente e inizia ad andare oltre. Il pericolo della malattia sta nel fatto che è indolore e potrebbe non essere nemmeno avvertito da una donna. Il trattamento della malattia viene effettuato con l'aiuto della terapia (con l'uso di ormoni) o in modo operabile. Se le opzioni precedenti non hanno portato risultati, ricorrere alla fecondazione in vitro.
Altre testimonianze sulle donne

In medicina, ci sono una serie di fattori che influenzano la capacità di una donna di rimanere incinta, ma nella pratica si verificano raramente. Sono loro che considereremo ora.
- La sindrome dell'ovaio policistico è un'indicazione per la fecondazione in vitro. Non si verifica molto spesso. La malattia porta alla rottura delle ovaie. Spesso, il livello degli ormoni maschili aumenta in modo significativo. Ciò porta a segni visibili come calvizie, acne, mancanza di mestruazioni, obesità. Il trattamento inizia principalmente con una terapia che stimola l'ovulazione. Se non ha portato risultati, viene eseguita la fecondazione in vitro.
- La genesi poco chiara è recentemente diventata un'indicazione ufficiale per la fecondazione in vitro. Accompagnato dal benessere di entrambi i coniugi e dalla possibilità di rimanere incinta, ma nonostante ciò, tutti i tentativi non hanno successo. Non ci sono più del 5% di questi casi, poiché le moderne tecnologie consentono di determinare la causa dell'infertilità.
- L'infertilità immunologica è molto rara ed è accompagnata dal'emergere e lo sviluppo di corpi antispermatozoi. Possono apparire sia negli uomini che nelle donne. Colpiscono gli spermatozoi, attaccandosi alla coda e impedendo loro di entrare nell'uovo. Le ragioni di tale infertilità sono poco note, quindi, prima di tutto, la donna è nuovamente invitata a sottoporsi a un ciclo di terapia con ormoni. La seconda fase è la fecondazione in vitro.
- Il fattore età è un'indicazione per la fecondazione in vitro, che è sempre più comune negli ultimi anni. Più una donna invecchia, più lenti procedono i processi nel suo corpo, e questo non vale solo per l'ovulazione. Di conseguenza, potrebbero esserci problemi con il concepimento di un bambino. Molte donne utilizzano il "programma di maternità ritardata", che prevede la rimozione di alcune cellule mature nelle ragazze all'età di circa 20 anni. Si conservano congelati per molti anni. In qualsiasi momento conveniente per la paziente, può eseguire la procedura di fecondazione in vitro con le proprie cellule.
Patologie spermatiche come indicazioni per la fecondazione in vitro

Problemi con il concepimento di un figlio possono verificarsi in qualsiasi coppia, nel qual caso entrambi i partner devono essere esaminati. Dopotutto, ci sono una serie di indicazioni per la fecondazione in vitro negli uomini. Consideriamo in dettaglio le patologie dello sperma, quali sono:
- Oligozoospermia, che significa una diminuzione del numero di spermatozoi nello sperma.
- Teratozoospermia, quando lo sperma contiene un gran numero di cellule deformate con una coda corta, disturbi alla testa, struttura. Potrebbero esserci spermatozoi con due teste, di cui non sono capacifertilizzare la cellula della donna.
- L'astenozoospermia è molto comune e consiste in una velocità ridotta degli spermatozoi. Il suo stadio grave è chiamato akinospermia, quando le cellule hanno perso completamente la capacità di muoversi. Tali patologie si formano spesso a causa dell'uso eccessivo di alcol, tabacco.
- L'ipospermia è la secrezione di una piccola quantità di sperma a seguito di un rapporto sessuale. Se la quantità di materiale non supera i 2 ml, questo indica una malattia.
- C'è persino la necrospermia, in cui ci sono più spermatozoi morti nello sperma che in quelli vivi.
- Polispermia significa un aumento significativo della quantità di spermatozoi e cellule maschili al suo interno. In questo caso, ci sono molte cellule, ma non possono fertilizzare l'uovo - la loro capacità di penetrazione è notevolmente ridotta.
- La piospermia è una forma di patologia in cui è presente pus nel seme. Questo è solitamente il risultato di varie malattie.
- L'azoospermia è una malattia in cui non ci sono spermatozoi nello sperma.
- L'aspermia è una condizione in cui non c'è alcuno sperma.
Tutte queste condizioni patologiche sono indicazioni per la fecondazione in vitro.
Altre indicazioni per gli uomini
Ci sono altre due ragioni che portano all'infertilità maschile. Considerali più in dettaglio:
- Varicocele, che significa vene varicose del testicolo o del canale seminale. Questa causa si verifica nel 40% dei casi di infertilità maschile. L'espansione delle vene porta ad un aumento della temperatura e alla creazione di condizioni sfavorevoli per lo sviluppospermatozoi. Nella maggior parte dei casi, questo viene trattato con un intervento chirurgico. Se non ha portato risultati positivi, la malattia diventa un'indicazione per la fecondazione in vitro.
- L'infertilità immunologica duplica il tipo omonimo relativo all'infertilità femminile. Nel corpo di un uomo si formano corpi di antisperma. Possono verificarsi a seguito di traumi, vene varicose, predisposizione ereditaria.
Indicazioni per entrambi i coniugi

Eventuali malattie genetiche e anomalie sono indicazioni per i protocolli di fecondazione in vitro. Inoltre, viene eseguita la diagnostica pre-impianto, che consente di identificare anomalie e malattie. Le indicazioni non sono solo le classiche cause di infertilità sopra descritte, ma anche le seguenti situazioni:
- Disturbi genetici.
- La coppia ha più di 35 anni.
- Malattie croniche che portano all'infertilità.
- Gravidanza mancata nella storia clinica di una donna.
- Incapacità di avere un figlio.
La diagnosi pre-impianto consente di generare risultati e dati sulla salute di una donna e di un uomo, che contribuiranno ad aumentare le possibilità di una fecondazione in vitro di successo.
FIVET gratuita
Sul territorio della Russia c'è l'Ordine del Ministero della Salute n. 107n, che regola la procedura e i motivi per la fecondazione in vitro gratuita. La legge dice che una donna e un uomo, sposati e non sposati, possono esercitare il diritto alla libertàfecondazione in vitro. Anche una donna single può esercitare questo diritto.
Quali indicazioni per la FIVET stabilisce la legge?
- Infertilità che non è stata trattata con successo. Non importa quale sia la ragione e la forma dell'impossibilità di avere un figlio.
- Malattie in cui la gravidanza non può verificarsi da sola, è necessaria la fecondazione in vitro.
Selezione dei pazienti

In primo luogo, vengono determinate la causa dell'infertilità e le indicazioni per la fecondazione in vitro secondo l'assicurazione medica obbligatoria. Nell'ambito di questa fase viene valutato lo stato endocrino delle pazienti e lo stato ovulatoria della donna. Vengono valutate la pervietà dei tubi e la capacità degli organi pelvici di funzionare correttamente. Viene esaminato l'endometrio, il suo spessore, le dimensioni e i confini. Lo sperma di un uomo viene esaminato per identificare patologie. Inoltre, entrambi i coniugi (conviventi) vengono esaminati per le infezioni. Si calcola così il motivo per cui la coppia non può avere figli e si trae una conclusione sulle indicazioni per la fecondazione in vitro secondo l'assicurazione medica obbligatoria. La durata di questa fase varia da 3 a 6 mesi. Successivamente, vengono eseguite le seguenti azioni:
- Nella seconda fase, il medico identifica la possibilità di curare il problema, vengono applicati vari tipi di terapia, vengono forniti vari tipi di assistenza. In questo caso, la durata dello stage può essere ritardata fino a 12 mesi.
- Immediatamente prima della procedura, viene effettuato un esame completo di un uomo e di una donna. Il sangue viene testato per gli anticorpi contro il virus dell'immunodeficienza umana, l'herpes, i test molecolari per il citomegalovirus, la clamidia, il micoplasma,ureaplasma, treponema.
- Le donne eseguono ulteriori test: emocromo completo, analisi biochimiche, analisi delle urine, fluorografia, ECG, tamponi vaginali. Richiede anche la determinazione degli anticorpi contro la rosolia, la citologia della cervice, la consultazione con un terapeuta.
- Alle donne di età superiore ai 35 anni viene prescritta la mammografia e fino a 35 anni viene eseguita un'ecografia delle ghiandole mammarie.
- Gli uomini si sottopongono al test dello sperma.
- Se ci sono malattie degli organi pelvici, vengono curate.
- In presenza di determinate tipologie di patologie, sono previsti consulti con specialisti di diverse aree.
Condurre un programma di fecondazione in vitro di base

La legge regola in dettaglio non solo le indicazioni per la fecondazione in vitro previste dalla polizza, ma anche la procedura per la procedura, che non è diversa dalla procedura a pagamento. Fasi di lavoro:
- La stimolazione della superovulazione è la prima fase del lavoro, che prevede l'assunzione di farmaci dal gruppo delle menotropine e delle gonadotropine da parte di una donna. Sono in grado di aumentare significativamente l'efficienza delle ovaie e produrre molti invece di un uovo. L'importo dipende dalle singole indicazioni e dal tipo di protocollo. Tutto questo viene discusso con il medico nella fase di preparazione. Il dosaggio e la risposta del corpo della donna sono monitorati in forma tabellare, a seconda di quale procedura per la procedura viene modificata.
- Puntura di uova dal corpo del paziente. Con l'aiuto della tecnica transvaginale, tutti gli ovuli che sono maturati vengono prelevati dall'ovaio. A questo punto, usaanestesia, quindi la presenza di un anestesista è obbligatoria durante la procedura.
- In condizioni artificiali vicine a quelle naturali, è assicurata la fusione delle cellule femminili e maschili, con conseguente fecondazione in vitro.
- La coltura di embrioni implica il processo di selezione delle cellule fecondate più forti da parte di un embriologo esperto. Vengono coltivate in condizioni artificiali.
- L'ultimo passo è l'impianto di cellule fecondate nella cavità uterina. Non è consigliabile trapiantare più di 2 embrioni in una procedura. Se la paziente desidera impiantare 3 embrioni, dà il suo consenso scritto.
- Dopo 12-14 giorni, viene verificato il fatto della gravidanza.
Restrizioni all'uso della fecondazione in vitro

La fecondazione in vitro per motivi medici, come qualsiasi altra procedura, ha i suoi limiti e controindicazioni. Le restrizioni per la fecondazione in vitro sono:
- Diminuzione della riserva ovarica, che viene rilevata nella fase di preparazione alla procedura mediante ecografia o risultati del sangue per gli ormoni anti-mulleriani. La riserva ovarica è un indicatore della riserva di uova nell'ovaio deposte prima della nascita in una donna.
- Condizioni del paziente in cui altri programmi sarebbero più efficaci, ad esempio fecondazione con cellule donatrici, cellule conservate, maternità surrogata.
- Malattie legate al genere. Nelle donne, questa è emofilia, distrofia muscolare e altro ancora. In questo caso, primaLa fecondazione in vitro indirizza i pazienti a un genetista specialista.
Controindicazioni per la fecondazione in vitro
La legge stabilisce un'intera gamma di indicazioni e controindicazioni per la fecondazione in vitro. Se abbiamo analizzato il primo in dettaglio in precedenza, elenchiamo ora le controindicazioni:
- Malattie infettive o parassitarie. Questi includono varie forme di tubercolosi, epatite virale in tutte le forme di manifestazione. Anche una malattia causata dall'immunodeficienza umana, la sifilide in un uomo o una donna. Tale controindicazione è rilevante fino al momento della guarigione.
- Neoplasie. Questo include neoplasie maligne ovunque. Anche i tumori benigni che colpiscono l'utero o le ovaie sono una controindicazione per la fecondazione in vitro.
- Malattie del sangue e degli organi ematopoietici. Ciò include forme acute di leucemia, anemia aplastica, forme acute di anemia emolitica, leucemia mieloide cronica, linfomi ad alto rischio e altro ancora. È possibile visualizzare l'elenco completo delle malattie nell'Appendice n. 2 dell'Ordine.
- Malattie del sistema endocrino e disordini metabolici. Ciò include il diabete mellito con insufficienza renale, o una condizione dopo un trapianto di rene o retinopatia progressiva. Oltre a queste forme di diabete, l'iperparatiroidismo è controindicato.
- I disturbi mentali sono gravi controindicazioni. Si tratta di psicosi, demenza, disturbi degenerativi ereditari, disturbi affettivi e malattie causate dall'uso di sostanze psicoattive.
- Malattie del sistema nervoso associate adisturbi mentali e motori pronunciati.
- Malattie del sistema circolatorio, vari tipi di cardiopatie, cardiomiopatie, morbo di Aerz, conseguenze dell'ipertensione polmonare, varie malattie vascolari, ipertensione.
- Malattie respiratorie.
- Disturbi digestivi.
- Malattie del sistema genito-urinario.
- Disturbi congeniti dello sviluppo.
- Patologie ossee, muscolari e del tessuto connettivo.
- Complicazioni in precedenti gravidanze e parto.
- Avvelenamento e lesioni da cause esterne.
Tutte queste controindicazioni vengono diagnosticate dal medico in fase di preparazione, risultando in altri programmi adatti a ogni caso specifico.
Consigliato:
Statistiche IVF. Le migliori cliniche di fecondazione in vitro. statistiche sulla gravidanza dopo la fecondazione in vitro

L'infertilità nel mondo di oggi è un evento abbastanza comune affrontato dalle giovani coppie che vogliono avere un bambino. Negli ultimi anni, molte persone hanno sentito parlare di "IVF", con l'aiuto del quale stanno cercando di curare l'infertilità. In questa fase dello sviluppo della medicina, non ci sono cliniche che darebbero una garanzia del 100% per la gravidanza dopo la procedura. Passiamo alle statistiche della fecondazione in vitro, ai fattori che aumentano l'efficacia dell'operazione e alle cliniche che possono aiutare le coppie sterili
Fecondazione in vitro. Controindicazioni alla fecondazione in vitro nelle donne e negli uomini

Un gran numero di coppie che hanno affrontato la terribile diagnosi di infertilità sono già diventate genitori felici oggi. Tutto questo è diventato possibile solo grazie agli sviluppi scientifici e alla pluriennale esperienza nella concezione delle provette. I bambini nati attraverso la fecondazione in vitro non sono diversi dagli altri. E alcuni di loro sono già diventati loro stessi mamme e papà, e naturalmente
Malattie della pelle nei gatti: un elenco di malattie, una descrizione con una foto, cause e modalità di trattamento
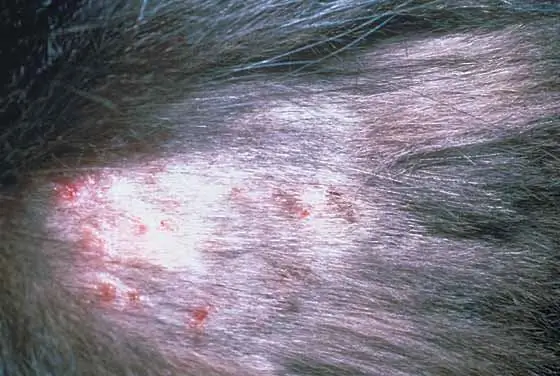
La pelle degli animali domestici è regolarmente esposta a varie influenze negative, vengono morsi da pulci, zecche e vari parassiti succhiatori di sangue. Di conseguenza, possono verificarsi varie malattie della pelle nei gatti e problemi con il mantello. È molto importante diagnosticare e trattare accuratamente. Ciò impedirà il verificarsi di complicazioni pericolose
IVF nel ciclo naturale: recensioni, preparazione, possibilità. Com'è la fecondazione in vitro

Uno dei metodi delicati di inseminazione artificiale è la fecondazione in vitro nel ciclo naturale. Le recensioni dei pazienti confermano che non ci si possono aspettare rischi e complicazioni, ma l'efficacia della procedura è piuttosto bassa. Inoltre la fecondazione in vitro presso la CE non è adatta a tutti i pazienti, ma è un modo per ridurre il carico ormonale sull'organismo se ci sono controindicazioni ai protocolli standard
Ultrasuoni della cervice durante la gravidanza: appuntamento dal medico, caratteristiche e modalità di esecuzione, indicazioni, controindicazioni, malattie identificate e loro trat

L'ecografia della cervice durante la gravidanza è uno degli studi più importanti. Secondo la sua testimonianza, vengono determinate patologie e malattie che possono essere pericolose per una donna e lo sviluppo del feto. La diagnosi tempestiva delle deviazioni consentirà di prescrivere un trattamento che contribuisce all'ulteriore decorso benefico dell'intero periodo di gravidanza

